笠井整骨院 (メディカル・ハイドロバッグ研究所)
院長 笠井 浩一
今回は臨床的な視点から、
仙腸関節と股関節の関係、そして 外旋下腿が膝に及ぼす影響について、
前段階として坐骨神経痛の病態を踏まえてお話します。
ここであえて「椎間板ヘルニア」や「脊柱管狭窄症」という診断名ではなく、坐骨神経痛という表現を用いた理由があります。
画像診断と症状は必ずしも一致しない
腰痛は一般的に
- 特異的腰痛
- 非特異的腰痛
の2つに分類されます、画像診断と症状にはっきりとした因果関係が証明できない非特異的腰痛が全体の85パーセントを占めます。
実際の臨床では、
画像診断と症状が一致しないケースが非常に多いことが知られています。
和歌山県立医科大学が行った大規模住民調査
**「Wakayama Spine Study」**では、
40歳以上の住民を対象にMRI検査を行った結果、
- 脊柱管狭窄が画像上で認められた人:約80%
- 実際に症状(痛み・しびれ)がある人:約9.3%
という結果が報告されています。
つまり、
MRIで脊柱管狭窄が見つかったとしても、
その多くは症状との直接的な因果関係が証明できない
ということです。
実際には、画像上で狭窄があっても
- 症状がまったくない人
- 日常生活に支障がない人
が多数存在します。
このことから現在の腰痛診療では
「画像所見=症状の原因」
と単純に判断することはできない
と考えられています。
腰痛の多くは
- 筋肉や筋膜の緊張
- 関節の機能障害
- 姿勢や動作の問題
- 神経系の過敏化
など、複数の要因が重なって起こる機能的問題であることが多いのです。
したがって施術では
- 実際の症状
- 身体の動き
- 筋・関節の状態
- 日常生活の動作
を総合的に評価することが重要になります。
このように考えると、
画像診断上の傷病名以上に
仙腸関節や各関節の状態を把握することが、施術において重要である
と理解できると思います。
坐骨神経痛の臨床的理解
では次に、坐骨神経痛について説明します。
臨床でよく遭遇する坐骨神経痛ですが、
皆さんはどのように判断されているでしょうか。
- 骨盤の障害
- 腰部の障害
として捉えている方も多いと思います。
確かに、骨盤の外傷性障害が原因となるケースは多く、
その場合には 骨盤を最初に確認・整復すべきであることは間違いありません。
しかし、
**坐骨神経痛(あるいは坐骨神経痛を伴う下肢障害)**は、
- 痛みの出現部位が非常に多様
- 痛みの強さも個人差が大きい
という特徴があります。
したがって、
骨盤だけに原因を求めるのは合理的とは言えません。
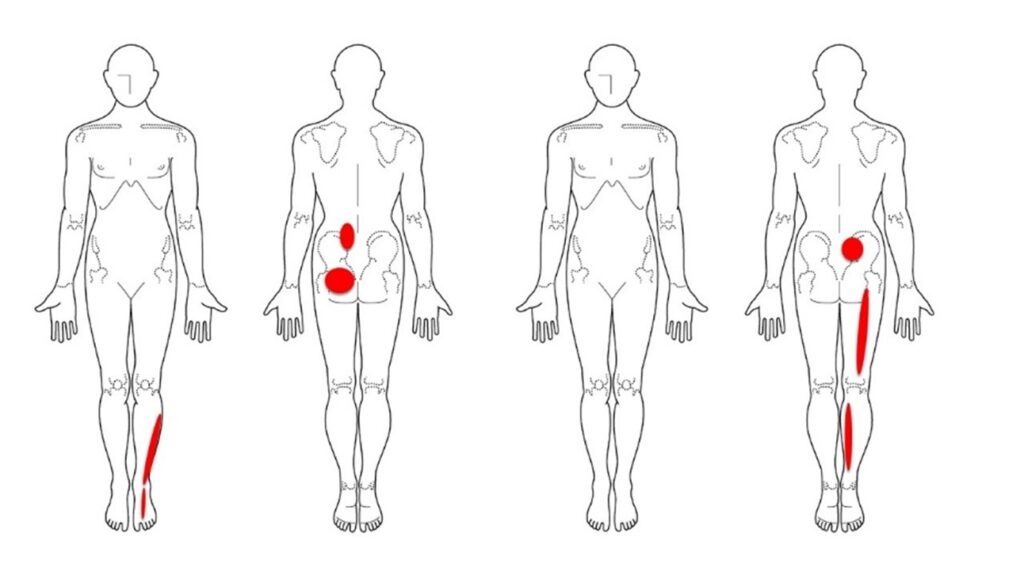
実際、下図のような症例を考えた場合、
骨盤と腰椎だけで説明することは難しいことが理解できると思います。
坐骨神経痛を生む3つの要因
私は坐骨神経痛を考える際、
大きく 3つの要素を考えるようにしています。
① 仙腸関節を含む腰部の損傷
② 他関節の損傷によるモーメントアームの介在
③ 軟部組織の滑走不全・癒着
この3つが複雑に絡み合うことで症状が多様化すると考えています。
① 仙腸関節損傷と坐骨神経牽引
まず①についてです。
問題は仙腸関節そのものの損傷だけではありません。
仙腸関節の損傷により
腰仙移行部のバランスが崩れる
ことが重要になります。
この結果、
- 仙骨神経叢の牽引
- 坐骨神経の牽引
が生じ、障害が発生すると考えられます。
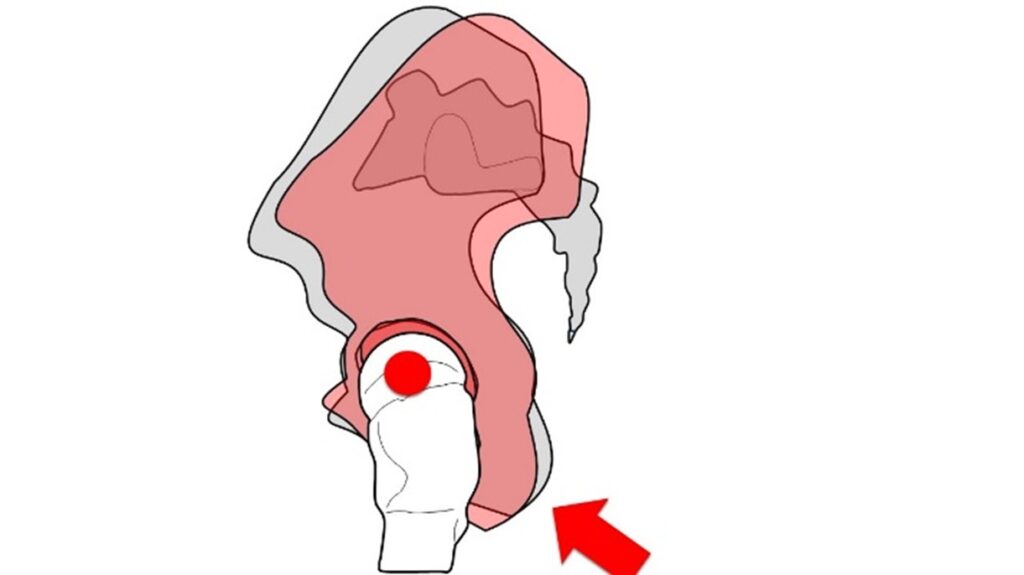
外傷による腰椎の平衡変化
外傷により
仙骨上関節面に傾きが生じると、
第一腰椎は平衡機として働き、
上位脊柱のバランスを保とうとします。
そのため
- 髄核を移動させる
または - 椎体自体の位置を変える
ことで平衡を維持しようとします。
坐骨神経牽引が起こるメカニズム
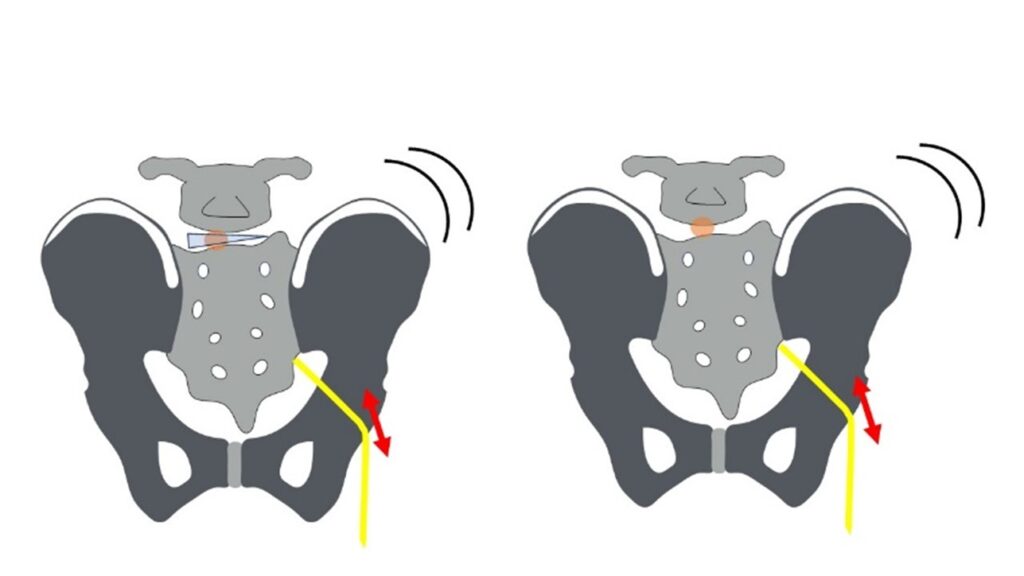
図を見てください。
- 髄核が 左方向へ変位
- その結果 右側のモーメントアームが増大
これにより
右側の坐骨神経が牽引され障害されます
右図
- 髄核は正常
- しかし 椎体が左へ変位
この場合も
右側モーメントアームが増大
し、
右側坐骨神経の牽引障害が生じます。
つまり、
仙腸関節損傷
→ 腰仙移行部の平衡破綻
→ L1による代償調整
→ モーメントアーム増大
→ 坐骨神経牽引
というメカニズムが成立します。
軟部組織障害の関与
さらに外傷性損傷に
非荷重型損傷
が加わると、
- ハムストリングス
- 下肢後面筋群
の筋緊張が高まり、
- 軟部組織の滑走障害
- 組織癒着
が生じやすくなります。
臨床上の重要なポイント
坐骨神経痛を考える際、
骨盤と腰仙移行部の異常が
基底に存在していることを忘れてはなりません。
しかし実際の臨床では、
- 左右で異なる損傷
- 複数の関節障害
を同時に抱えていることが多く、
正確な判定と整復は非常に難しい
と言えます。