
「関節の生理的な運動機能軸」
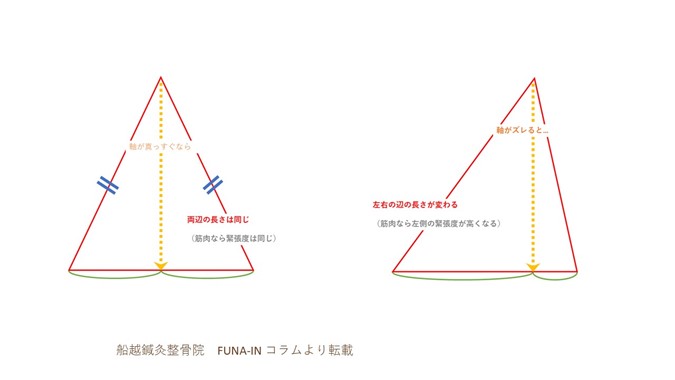
関節運動機能軸が正常であれば左右の辺は同じ長さとなり張力は同じになります、しかし支点が右方向にずれると(図1右)左右の辺の長さに変化が現れ右よりも左の辺の方が長くなります。
実際には左側は首をまっすぐ立てるだけで大きな張力を受けることになります。
これを頚胸移行部(c7/th1)に置き換えて考えると、正常時、髄核位置は椎体中央部にあり関節運動機能軸(この場合は重力軸と一致)は正常で左右の張力は均等となります。
ところが髄核が生理的範囲を超えて左側に移動した場合、頸椎7番の椎体下面は右下方に傾斜することになります。
右下方に傾斜した頸椎7番椎体下部は、胸椎1番の右横後方の鈎状突起関節に接面することになり、この部分が新たな運動支点になります。
通常の髄核支点よりも右後方に支点移動するため、左のモーメントアームが長くなり頸椎を垂直方向に維持するだけでも左側に大きな張力を発することになります。
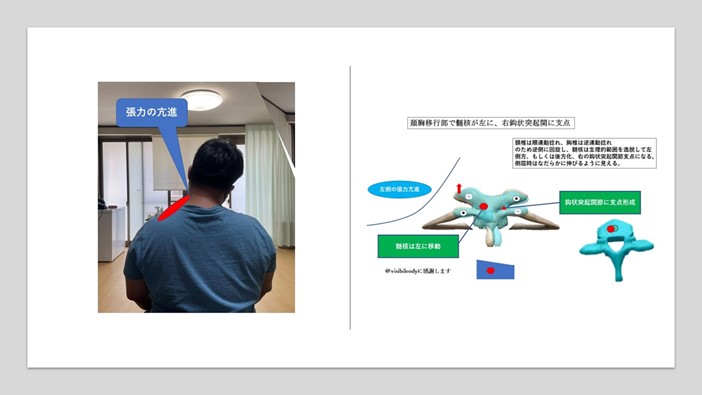
この時、頚胸移行部を支点としてすべての皮膚、筋、筋膜、腱、神経、脈管を含むすべての左側の軟組織が牽引力を受けることになります。
このような現象は、形を変えて様々な関節に現れます。
例えば、車軸関節に分類される肘関節の腕橈関節に僅かな離開がおきたときには、その離開分だけ軟組織の総長が引き延ばされることになります。
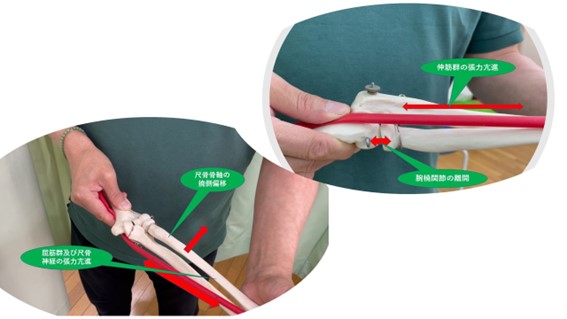
腕撓関節付近には長撓側手根伸筋、短橈骨手根伸筋、総指伸筋、橈骨神経が走行しており腕撓関節の僅かな離開(亜脱臼状態)が生じるとこれらの筋群、神経が持続的に牽引力を受け続けることになります。
次に内側上顆炎ですが、腕尺関節は蝶番関節に分類されます。
この関節を観察するとレールと車輪のような構造に見えます。
この関節が少し脱線して前腕軸が撓側に傾くとどうなるでしょうか、撓側に傾いた分だけ今度は尺側の筋群 尺側手根屈筋、長掌筋、浅指屈筋、尺骨神経等に牽引力が作用して強い張力が働くことになりますね。
どの場合も、運動機能軸の異常で張力が発生すれば安静時、運動時にかかわらず24時間張力が働き続けることになり、外側上顆炎、内側上顆炎、肘部管症候群の素因となります。
その他、このような現象による軟組織の張力亢進はいたるところに現れ、障害の素因となります。
外側上顆炎、内側上顆炎はオーバーユースが原因とよく言われますが、必ずしも使用側に発症するわけではありませんね。
障害が発生するには、オーバーユース、加齢による組織の変性以前に素因として関節の運動機能軸の異常による張力亢進が潜在しているわけです。
従って外側上顆炎、内側上顆炎に施術する場合も伸筋群、屈筋群の過緊張にアプローチする前に腕橈関節、腕尺関節の運動機能軸を整復し張力の亢進を止めることが必要になりますね。
説明を簡単にまとめた動画ですのでご覧ください。
https://www.facebook.com/watch/?v=3855657534659824
次回は関節の潤滑不全や運動機能軸障害が発生するメカニズムについて考えていきたいと思います。
図表1 船越鍼灸整骨院 FUNA-INコラムより転載







