『接骨院の診察室』 第8回
問診の機微①
~つかむべきは“言葉の背後にある真実”~
まえがき
今回は僕が仕事をしながら大切だなぁと日々感じている事の1つを書きたいと思います。
それは「問診の機微」。
今回はこれについて、よくある一つの症状を切り口に、皆様とご一緒に考察していけたらと思います。
ところで。
人と人とがコミュニケーションをするにあたって、“情報”や“思い”が話す人から聞く人へちゃんと伝わるかどうか…。受け取る人がちゃんと受け取ることができるかどうか…。これはなかなか一筋縄ではいかないことが、多々ありますよね。
日常生活で気心知れた者同士でもそうだと思います。と言うことは、医療従事者が問診をする中ではなおさらですよね。患者さんから正確な情報を得たいと思った場合、やはりその点については特に“意識し過ぎるくらい意識して”かかる必要があるなと感じています。
こちらが受け取った言葉の意味と、患者さんが伝えようとしていた意味が、本当に一致しているかどうか…。
あるいは患者さんの中に存在する何らかの心理状態が発言に関与していないか。例えばご自身も知らず知らずのうちに、“こちらにあえて伝えないようにしてしまっている「隠された真実」”がどこかにありはしないか…。診察する側はそういったことにも、心を配る必要があるかと思うんですよね。
つまり、「イエスかノーか」、「AかBか」といった単純な形だけで、患者さんの言葉をそのままテキスト化して受け取って、それを基に機械的にフローチャートをたどっていくように問診を進めていくことは、一見合理的なように見えて実はある意味大変危険なこともあるのではないかと僕はよく思うんですよね。それだと真実の病態に行きつけないことも多々あると実感しています。
「患者さんの言葉の背後にある本質をつかむ」とでも言えば良いのでしょうかね…、そういう気持ちを持って、患者さんの心に寄り添いながら、問診に臨むことが大切だなぁといつも感じています。
これが、今回僕がお伝えしたい「問診の機微」の本質です。これはある意味、医療従事者にとってだけではなく、それ以外の多くの仕事や身近な人間関係にも通じることかな、とも思います。
さて、本題に入りますね。
この連載では初回から3回連続で、今からちょうど1年程前に経験した「くも膜下出血の患者Aさん」のお話を報告しました。今回は「Aさんのその後」のお話を取り上げて、そのあたりの“問診の機微”について、皆様とご一緒に考えてみたいと思います。
Aさんのくも膜下出血手術から退院直後までの経過
令和4年1月に僕が当院の診察室でAさんを問診中での出来事でした。
Aさんは僕と会話中、ちょっと咳をした次の瞬間に、一言も発することなく突然仰向けにひっくり返って失神されました。問診開始からそれまでの3分間の間にたまたま得られていた情報から僕は、今まさにくも膜下出血を起こしたに違いないと確信し、直ちに救急車を要請、搬送先の総合病院の脳神経外科にて緊急手術となりました。
幸いなことに手術は成功して何とか一命を取り留められ、1か月半後には退院されて、元気なお姿で再び当院にご挨拶に来てくださいました。
この時は、言葉に表せないほど嬉しかったです。
Aさんはニコニコして「後遺障害は今のところ何もないんです。」とおっしゃいましたが、念のため現在の体の状態についてお聞きすると、次のようにお答えになりました。
「昨日退院したばかりだから…歩くときは何となくまだふらつくのよね。だから外ではまだ一応杖を突いているの。そのせいか歩くと右のふくらはぎがちょっと痛かったりするけど、そのくらいかな。あとは痛いとかしびれるとかは何もないんです。ふくらはぎの痛みも、まぁ筋肉痛みたいな感じって言うのかな。1か月半入院したから、それで大分筋力が落ちたのもあるかなと思うんだけどね。病院でもそう言われたし。」
まだ歩行を含めて身体機能的には完全に回復はしていないものの、脳を含めた神経機能については後遺障害を残さず済んだようで、本当に安心しました。何よりAさんが以前と変わらぬ笑顔でいらしたことがものすごく嬉しかったです。
Aさんがこの時おっしゃられたのは「歩行時の若干のふらつき」と「右ふくらはぎの軽い痛み」、という症状でした。でも「中枢神経に障害はない」と脳外の担当医の先生が診断されているのなら、「ふらつき」は長期入院による筋力低下などが原因と考えてよさそうだと思いました。
「右ふくらはぎの痛み」も、話のニュアンスからすると大した痛みではなさそうに感じました。しかし念のため、Aさんが疲れてしまわない範囲の短い時間で、簡単に症状をお伺いしておくことにしました。
ところで、ちょっと話は脱線しますが。
「歩くとふくらはぎが痛い」とおっしゃる患者さんがいらした場合、僕たちがそこからどのように分析を進めて病態推論をしていくか、ここで少し解説を追加しておきますね。
この訴えを聞いた場合、我々が想定する病態は少なくともざっと10種類以上はあります。もちろんそういう訴えであっても、そのすべてが病的なものというわけではありません。
例えば単なる筋疲労による筋肉痛程度のものというケースもあります。その場合は何も治療せずともそのうち自然にすっかり治ってしまいます。
しかし「器質的疾患」といって、「何かの明らかな物理的変化」が体の中で起こり、それが原因となって症状が現れているものもあります。その場合はその疾患を特定して、それに適した何らかの治療ないしは処置をしないと、なかなか治りません。
それらを見分けるために、我々はまず問診をしながら推理していくわけですが、ふくらはぎの痛みを訴える患者さんに必ず聞く質問事項というのがあります。その中から、今回は3つだけピックアップして簡単に紹介しますね。
例えば次のような感じです。
① 「じっとしていても痛いですか?」
→これは「安静時痛」と言います。カルテにはrest pain (+)とか(-)という風に書きます。
例えば、ふくらはぎが「歩くと痛いは痛い」。だけど、「それだけではなく安静時痛もある」となると、これは大変重要な情報になってきます。同時にこの情報によっていくつかの疾患は除外され、可能性のある疾患が少し絞り込まれてきます。
可能性のあるものとしては、「ふくらはぎ局所の感染症やその他の炎症性疾患」、あるいは「腫瘍性疾患」や「阻血性疾患」や「壊死性疾患」など、場合によっては緊急の処置を要する重篤な疾患も含まれてきます。
なのでrest pain (+)ということになると、専門医へ緊急紹介しなくてはならないケースも念頭に置いて、特に注意して身体所見を取り、病態を見極めていく必要が出てくるんですよね。
その他にも、日常的によく遭遇する「帯状疱疹」もrest pain (+)となりますので、忘れてはならない可能性の一つになります。ちなみにたとえ皮疹がまったく現れていなくても、です。
帯状疱疹は皮疹が出現する1週間~10日前から痛みだけが先行して出現するケースもあるからです。これがいわゆる「皮疹出現前の帯状疱疹」です。
だから、診察した時には皮疹が無かったからといっても、それだけで帯状疱疹の可能性を否定することはできないんですよね。「痛みの性状」や「神経症状」など、帯状疱疹に特徴的なその他の所見についてチェックしておく必要があります。
ちなみにこの質問に対するAさんのお答えは、「じっとしていればなんともないです。」とのことでした。ですので、ここで述べた疾患群については、とりあえず優先順位は下げておいて良いだろうと判断しました。
➁ 「歩き始めから痛いですか?」
→「歩くと痛い」と言っても、その中にはいろいろな「痛み方」を呈するものがあります。
たとえば、「歩き始めの第1歩目から痛い」場合や、あるいは、「歩き始めは痛くないけれども、歩いているうちに次第に痛くなってくる」場合などです。
前者であれば、ふくらはぎの筋肉の「肉離れ」(筋挫傷)や「変形性膝関節症」(膝の軟骨がすり減って関節近くの骨が変形してくるもの)などが、原因疾患の候補、すなわち「鑑別疾患」としてまず考えられます。
と言うのは、第1歩目から痛いということであれば、「歩く動作そのものが直接的に、損傷や炎症を起こしている組織に機械的な負荷をかけ、その物理的な刺激によって痛みがもたらされている可能性が高い」、ということになるからです。
ちなみに変形性膝関節症では膝の内側が痛くなることが最も多いですが、膝の裏からふくらはぎの上部にかけての痛みを訴えるケースも一定程度の割合であるのですよね。
ついでに言えば、そういうタイプの中で最もよく聞かれるのは、「歩き始めが特に痛くて、歩いているうちにだんだん痛みがそうでもなくなってくる。しかしあまり長く歩いているとまた痛くなってくる。」というエピソードです。
これはいわゆる“動作開始時の痛み”と呼ばれるものです。カルテには「Starting pain」と表記します。これは“中程度までの変形性の関節症”などに多く見られるタイプの痛み方です。
ちなみにこれが重度の変形性膝関節症にまで進行すると、歩行している間に一旦痛みが減ることはなくなり、歩いている間はずっと痛いという状態になります。炎症がさらにひどくなれば、rest pain (+)の状態になることもあります。
話を戻しますと、この質問に対するAさんのお答えは、「歩くと痛いんだけど、歩き始めはそんなに痛くないかなぁ…。どうかなぁ…。」とのことで、ご自分でも今一つはっきりしないようでした。しかし少なくとも、“特に”歩き始めが痛い!という明確な自覚症状があるわけではなさそうでした。
➂ 「歩き始めの痛みはそうでもないけど、歩いているとだんだん痛くなってきて、ある一定距離を歩くと歩けなくなる。でも少し休むとまた歩けるようになり、しかしまた歩いているとだんだん痛くなって歩けなくなり、ということを繰り返す、という症状はありますか?」
→これは「間欠性跛行」という有名な症状です。
歩行していると間欠的に(ある一定距離、あるいはある一定時間の歩行で)歩けなくなり、休むとまた歩けるようになる、ということを繰り返す、という症状です。下肢痛を訴える患者さんの中では大変多く聞かれる症状でもあります。
「ふくらはぎの痛みを伴う間欠性跛行が存在する」ということになれば、原因として考えられる疾患はぐっと絞り込まれてきます。その中でまず我々が想定するのは頻度が非常に高い次の2つの疾患です。
それは「腰部脊柱管狭窄症」と、「閉塞性動脈硬化症」。すなわち「腰から来るもの」と、「下肢の動脈に原因があるもの」です。
この2つは紹介する場合、それぞれ診療科が全く違ってきます。「腰部脊柱管狭窄症」は整形外科の脊椎外科専門医に、「閉塞性動脈硬化症」は循環器科または心臓血管外科の専門医に紹介することになります。
この2つの疾患はとても頻度が高いです。皆様の中でもいつか経験される方が多くいらっしゃることと思います。その時のために、ここでそれぞれの疾患の概要を解説しておきますね。
●「腰部脊柱管狭窄症」(LCS)は、背骨の中にある「脊柱管」と呼ばれる管が、いろいろな原因で狭くなることで発症します。
解剖学的な詳しい説明は省いて、まず構造的な部分をごく簡単に説明しますね。
❶頭蓋骨と脊柱(背骨)はお互いに連結しています。
❷頭蓋骨の中には脳が収まっています。頭蓋骨と連結する脊柱の中には後方に脊柱管という直径1.5~2㎝程の管があって、その中に脳から続いた脊髄という神経が収まっています。
❸脊髄は、頚椎(首の骨)から胸椎(背中の骨)を通って第1~第2腰椎の高さで終わり、そこから先は馬尾神経という神経の束になり、そのまま脊柱管を下降していきます。
❹そしてこの馬尾神経はさらに枝分かれして、脊柱の外に伸びて行き、そのすべてが腰部から下肢に分布します。
❺ここで腰椎の中の脊柱管が、椎間板ヘルニアや、腰椎の骨自体の変形や、脊柱管の後方にある黄色靭帯の肥厚などによって狭くなることがあります。
❻そうすると、中を通る神経が圧迫を受けます。
❼神経が圧迫されると、神経自体への血行が障害されるので、それによって神経がダメージを受けることになります。
❽この神経は、先に述べた通り下肢に分布するので、腰部で起きた神経のダメージは、痛みやしびれとなって下肢に様々な自覚症状を引き起こします。
❾その一つが「間欠性跛行」です。
腰部脊柱管狭窄症の患者さんはなぜ間欠的に歩けなくなるのか、そのメカニズムはごく簡略化するとこうです。
❶立っている姿勢では、上半身の重みがダイレクトに腰椎にかかってきます。
❷その結果、脊柱管の後方にある、もともと肥厚していた黄色靭帯がたわんで、さらに前方にはみ出してきます。
❸それによって脊柱管はより狭くなるので、中を通っている神経も圧迫されます。
❹すると、その神経が分布している下肢が、痛くなったりしびれたり、歩行するにも足が前に出ないといった症状が、強く出てくることになります。
❺しかし座って休む姿勢を取ると、黄色靭帯のたわみが解消されます。
❻そうすると脊柱管内での神経への圧迫が減り、神経自体への血行が改善するので、症状が軽くなり、再び立ったり歩いたりしても平気になります。
❼ところがまたある一定時間以上立ち続けたり歩いたりすると、同じ現象が再び起きて、また座って休みたくなる、ということになるのです。
●次に「閉塞性動脈硬化症」(ASO)は、どういうものでしょうか。
これは動脈硬化などが原因となって下肢に向かう太い動脈が途中で閉塞してしまい、そこから先に血液を供給しにくくなることで発症します。
閉塞性動脈硬化症の患者さんが間欠的に歩けなくなるメカニズムは、腰部脊柱管狭窄症の患者さんのそれとはまったく異なります。
❶歩くという動作は下肢の筋肉を使うので、安静にしている時に比べ下肢の筋肉はそのエネルギー源となる「より多くの血液の供給」を必要とします。
❷しかし動脈が詰まっていて十分な血液を供給できないとなると、筋肉は必要な血液量が足らないため相対的な阻血状態になります。
❸その阻血状態によって、痛みが起きたり、足が前に出なくなったり、といった症状が出現するわけです。
さて、概要と申し上げておきながらちょっと長くなりましたが、ついでにこの2つの疾患を「問診のみである程度見分ける方法」をいくつか追記しておきますね。
1. 「歩かなくて立っているだけでも症状が出るか。」
→「腰部脊柱管狭窄症」(LCS)は、立っているだけでも脊柱管内の狭窄は悪化して神経圧迫が生じるので、症状が出てきます。
一方、「閉塞性動脈硬化症」(ASO)は立っているだけでは筋肉を大して使わないので、症状は出てきません。
2. 「ゆっくり歩いても同様な症状が出るか。」
→LCSはゆっくり歩こうが少し速足をしようが、立っている姿勢が続けば症状が出ます。
一方、ASOはゆっくり歩けば症状が出にくく、速足をするとてきめんに症状が出てきます。筋肉をより一層使うからです。
3. 「階段や坂道を上るのはどうか。」
→LCSは平地だろうが階段や坂の上りだろうが立っている姿勢に変わりはないので、平地でも坂道でも症状にも大きな差はなく、同じように症状が出てきます。
一方ASOは、平地歩行に比べて階段や坂道の上りをすると、筋肉をより一層使うのでてきめんに症状が悪化します。
4. 「自転車はどうか。」
→LCSは座る姿勢で脊柱管が広がるので、座って自転車に乗れば、症状は出ることなくどこまでも行けます。
一方、ASOは自転車を漕ぐのでも下肢の筋肉を使うので、自転車でも同じように症状が出ます。
Aさんのそれから半年後
それから半年ほど経ったある日、Aさんが来院された時に、右ふくらはぎの痛みのことをふと思い出して、症状が無くなったかを一応聞いてみました。
すると、まだ症状が残っているというお話でした。
それはおかしい、ということになり、もう一度しっかりお話を伺うことにしました。入院したことによる筋力低下が原因の筋肉痛だったら、退院して半年以上も経つのですから、いい加減に治っていなくては変だからです。
院内での歩き方を見る限り、痛そうな歩き方ではなかったので、rest painもstarting painもなさそうだなと推測されました。
そこで僕はもう一度、間欠性跛行の有無について確認することにしました。しかし同じ質問をしてもAさんの答えは変わらず、「歩いている途中で止まって休むことはないです。」とのことでした。
そこで僕は質問を変えてみました。
「休みたくはなる?歩いていると右ふくらはぎが痛くなって休みたくなる?」
そうするとAさんはこう答えました。
「うん、休みたくなる!でも痛いの我慢して頑張って歩くの…。」
…いかがでしょうか。これが問診の機微なんですよね。
Aさんは初めから一貫して「歩いていて痛くなって“止まることはない”」とおっしゃっていました。
しかし、本当のところは止まらないように頑張って、どんどん痛くなってくるのを我慢して歩き続けていただけで、実際は痛かったんです。間欠性跛行の症状は出ていたのです。
これは重要な情報なんです。ただの筋肉痛だったら、歩くと痛いのだとしても歩いている間に痛み自体はそう変化はしないはずだからです。Aさんの言葉の裏にあった事実を見極めることができていなかったのは、僕がうかつでした。
僕はAさんの「歩いている途中で止まって休むことはない」という言葉をただテキスト通りに受け取って、実態とは異なった解釈を勝手にしていただけだったのです。
しかし、ここからが病態解明に向けて一気に進むきっかけとなりました。「間欠性跛行がある」ということになれば、あとは身体所見のラッシュをかけて、その原因を突き止めるだけです。
まず腰椎の機能と、腰椎から出た神経の機能をチェックすることにしました。そして腰椎の可動域や痛みの誘発テストや下肢の筋力検査その他、腰部脊柱管狭窄症を疑わせる様々な所見が存在しないことを確認したのち、下肢の動脈の状態の確認に入りました。
下肢には主に4か所、動脈の拍動を検査する場所があります。
①鼠径部にある大腿動脈、
➁膝の裏にある膝窩動脈、
➂うちくるぶしの後ろにある後脛骨動脈、
➃足の甲にある足背動脈です。
それらすべての拍動を指で触診して調べたところ、左はすべてちゃんと正常に触れるのに、右は4か所とも全く触知不能になっていました。
これは、右下肢の動脈閉塞が存在することを示す科学的根拠になり得る所見です。これが「元々あった右下肢の閉塞性動脈硬化症の悪化」によるのか、あるいは「くも膜下出血のカテーテル手術を行った際の合併症として発生した血管閉塞」によるものなのかは分かりませんでしたが、
要するに「右足の太い動脈が詰まっている」。
こうやって、閉塞性動脈硬化症その他による、「右下肢の動脈閉塞」が強く疑われる、という結論が導かれたわけです。
すぐに、今見てもらっている、脳神経外科の担当医の先生に情報提供書を書きました。
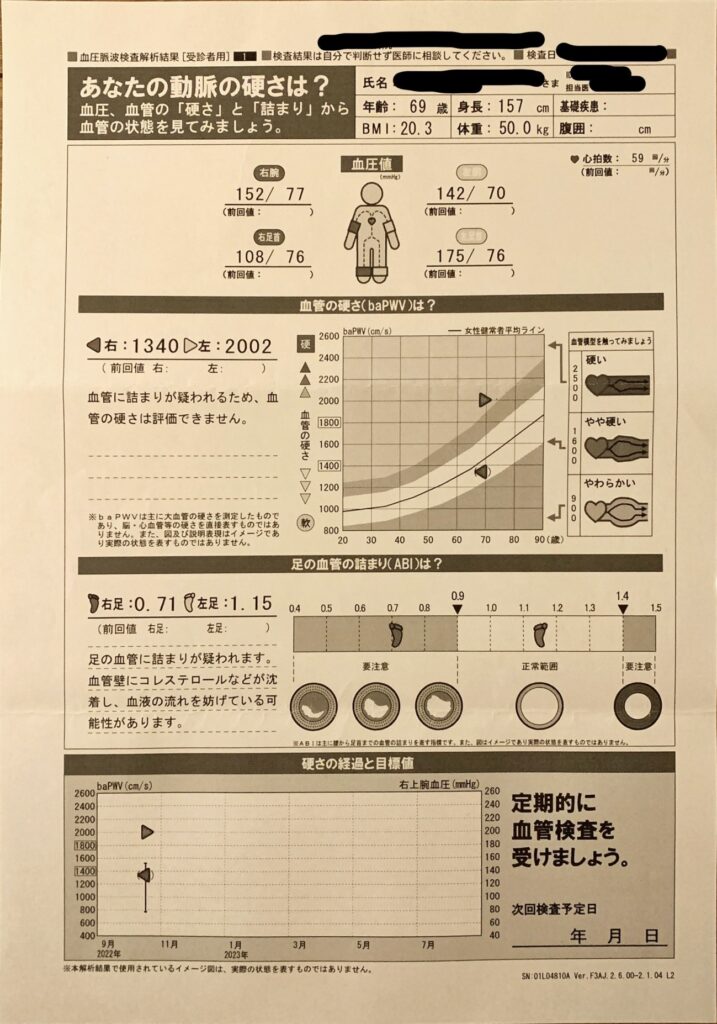
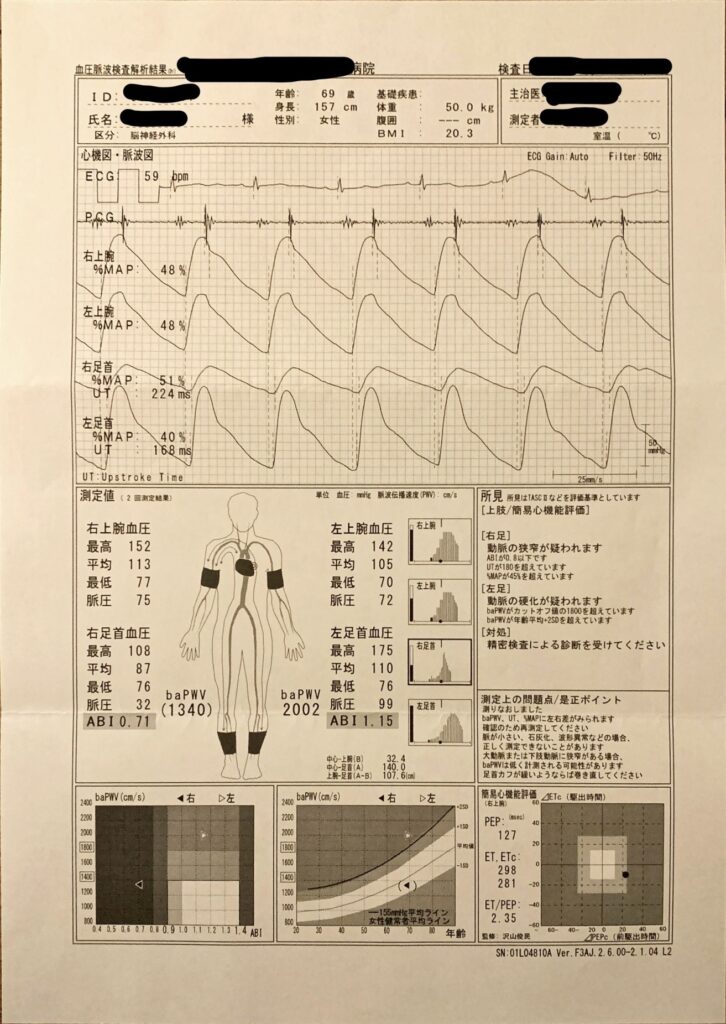
担当医の先生は僕の手紙を読むと、その場でABI検査(血圧計を両方の手首と足首に着けて動脈硬化や閉塞の可能性を算出する検査)を行ってくれたそうです。
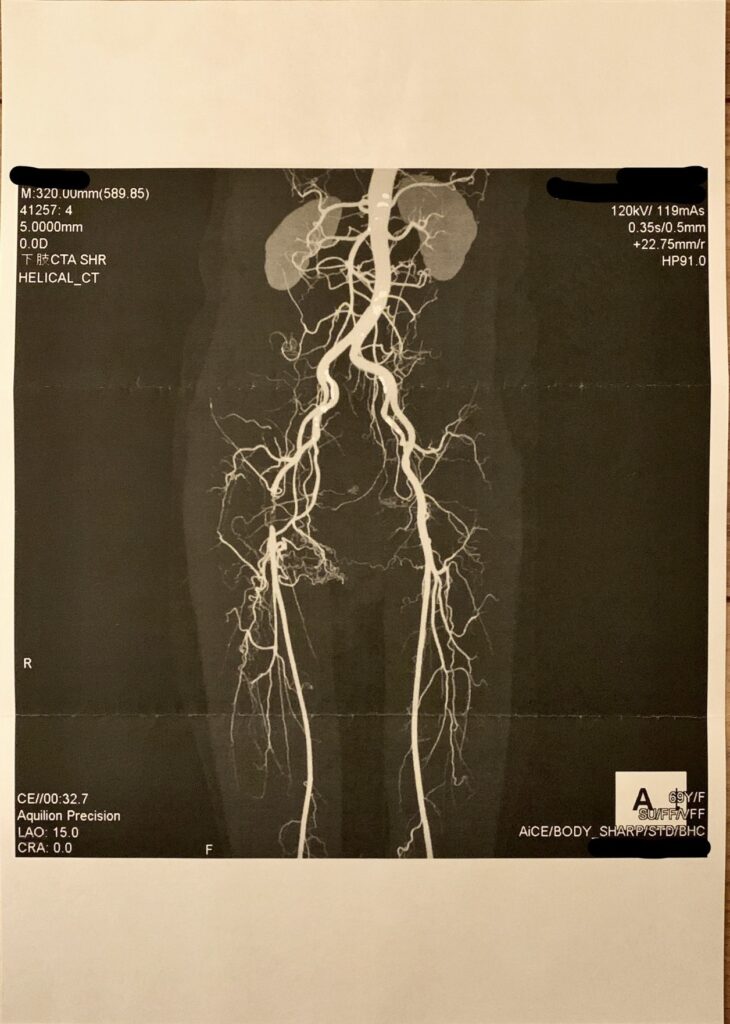
そして閉塞の可能性が高いことを確認された後、直ちにカテーテル検査を行い、さらに下肢動脈造影CT検査(動脈だけを映し出す検査)を行い、「右大腿動脈が閉塞している」との確定診断を下されました。
そして直ちに、同じ病院内の心臓血管外科に院内紹介してくれました。
心臓血管外科の担当医の先生も急いで血栓を取り除く手術(右総大腿動脈狭窄に対する血栓内膜摘除術・大腿動脈形成術)を行ってくださり、手術は成功。
右大腿動脈の血行はめでたく完全に再開通し、Aさんの痛みはゼロになりました。
まとめ
僕が書いた脳外担当医の先生への情報提供書と、2通のお返事、そして同封してくださった検査結果を最後に貼り付けておきますね。
いただいた検査結果の中から、下肢の動脈造影CT画像を最初に貼っておきますので、右鼠径部の位置で太い血管(大腿動脈)が閉塞していることをご確認いただけたらと思います。(画像に向かって左側が、患者さんにとっての右側になります。)
今回僕にとって改めて勉強になったのは、初めに申し上げた通り、「問診の機微」です。
見つけ出すのに時間がかかってしまいましたが、何とか最終的に正しい病態把握に至ることができたのは、当初は存在しないと思っていた「間欠性跛行」が実はあったことを、問診を繰り返す中で引き出せたこと、これが何といっても一番大きなポイントでした。
Aさんが僕の問いかけに対してあのようなお答えをしたのには、いくつかの背景があったのだろうと感じています。
Aさんとしては「歩いているとだんだん痛くなってきて止まりたくなる」という症状はありながらも、実際には痛みを我慢しながら頑張って続けて歩いていたのだし、歩行不可能になるまでの長い距離は歩いていなかったのだから、「止まることはありません。」とお答えになったこと自体は嘘でも間違いでもありませんでした。
それを聞いた僕が「止まることがないのなら、歩行によって痛みが増悪してくるということではないのだな」と早合点したことに、そもそもの間違いがありました。
しかし経験的に言えば、そういう症状がある人は、たとえ止まらなくても、「歩いているとどんどん痛みが強くなってくる」ということを、ご自分から積極的に訴えてこられることが多いんですよね。
Aさんがそれを言わなかったのはなぜだろうかと考えてみました。
Aさんはくも膜下出血という大病を患って、手術で九死に一生を得たわけです。僕が想像するに、このイベントが元でご自分の命や健康に今まで以上に不安な気持ちが湧いてきていてもおかしくないと思います。
その不安の中で気持ちを奮い立たせ、前向きに生きるために、リハビリを一生懸命頑張ろうとされていましたし、何か症状があっても、「自分は大丈夫、大したことはない。」と自分で自分に言い聞かせたいという心理が働いていたのかな、と僕は想像するんですよね。
だからあまり症状についてはこだわらないようにしたい、と言うか、どちらかというと症状については大げさに捉えるより控えめに捉えたい…そういう心理だったのかなと推測しています。
前回もお話ししましたが、今回のことでも分かるように、医療従事者にとって「問診」は、やはり仕事の中でも特に重要なものだなと感じます。
新聞記者の方々にとっての「取材やインタビュー」もおそらく同じなのでしょうね。取材対象の方々から「いかに重要でかつ真実の情報を引き出せるか」ということが一番のポイントになるのだろうと想像します。
しかしインタビューする相手もこちらも人間ですので、言い間違えや受け取り間違えはもちろん、同じことを表現するにしても人によって様々な表現の仕方がありますし、また、今回のお話のように、その人のそのタイミングでの心理状態によっては、少し大げさに言ったり逆に控えめに言ったりすることもあって、それによってニュアンスが大きく変わって聞こえることもあるのですよね。
ですからインタビューを通して「真実」をつかむためには、ただ聞き取ればいいというだけではなくて、言外にある事実を推測しつつ言葉の意味を慎重に見極めながら、相手の心に寄り添っていくことが本当に大切なんだなぁと、今回のことで痛感しました。
繰り返しになりますが、インタビューとは、相手の言葉そのものをただテキスト化して収集することではなくて、その言葉を手掛かりに、あるいは参考にして、相手が「その言葉を使って表現しようとしている事実」、もしくは「その言葉の背後にある事実」を突き止める、ということなのだなと改めて勉強になりました。
でも、とにかくAさんの症状がすっかり無くなって良かったです。この動脈造影CTをご覧になっていただいても分かるように、これだけがっつりと太い動脈が閉塞していたのだから、かなり明確な間欠性跛行があっただろうし、痛みも強かっただろうと思うんですよね。
さて、もう一つ良かったことは。
信頼できそうな脳神経外科専門医の先生とまたお一人知り合えたことです。
Aさん曰く、この先生は僕の紹介状を事細かに読んでくださいました。そしてその内容を踏まえて直ちにその場で検査するという対応をしてくださいました。
また、ご自身で確定診断をつけると同時に、直ちに院内紹介状を書いて、この疾患に対してより高い専門性を持っている心臓血管外科の先生にバトンタッチをするという、華麗なチームプレーを行ってくださいました。
そしてさらに、ご丁寧に検査結果も同封して僕に報告書を送ってきてくださいました。これからも脳外領域の患者さんがうちに来られたら、この先生なら親身にかつ責任をもって見てくださると思うので、また紹介させていただこうと思います。
ありがたい限りです…。
…考えてみると僕はこういうことの繰り返しで、信頼できるお一人お一人の専門医とのつながりを広げてこさせていただいてきたんだなと思います。
医師のところに医療連携のお願いでご挨拶に行ったことは、恥ずかしながら一度もありません。開業して25年以上、ただただ、紹介状のやり取り一本だけでした。
しかしそれでもなんとか、あらゆる診療科の各専門領域の信頼できる専門医との間に、紹介状のやり取りができる人間関係を築かせていただいてくることができました。本当に感謝しています。
同業者の先生方におかれましても、医療連携という点で、もしよろしかったら一つのご参考例としていただけましたら幸いです。
さて。
次回はまた2か月後、3月1日の配信となります。
どうかお楽しみになさっていてくださいね。